Inmunoterapia: lo nuevo contra el cáncer
Diana Romero jueves, 8 diciembre 2016 - 03:01
Facebook
Twitter
Whatsapp
Email
Ocurre una vez más. El cáncer toca de nuevo a uno de los compañeros de la oficina. El pronóstico no es bueno según le ha dicho el especialista, “pero nunca se sabe”. Lo hemos comprobado. Tenemos casos de quienes lo vencieron pero también el recuerdo de los otros, de los que no lo lograron. Por lo que se sabe hasta ahora se trata de una enfermedad multifactorial, es decir, se tienen que combinar varios elementos para que esas células anormales se agrupen y empiecen a crecer de manera descontrolada.
Aquí empieza la lucha encarnizada. Una vez descubierto el enemigo, se unirán el paciente, su familia y los médicos para luchar contra el tumor. Muchas veces las batallas causan grandes estragos en el equipo porque por atacar al intruso también resulta herido el organismo del paciente. Son los efectos adversos que conllevan la quimioterapia y la radioterapia, herramientas clave con las que se ha contado desde hace décadas para combatir el cáncer. Otro tipo de terapias llamadas target o blanco han logrado aumentar la sobrevida de los pacientes tratando directamente el tumor maligno, sin lastimar células “buenas”.
Sin embargo, parecería que la gran revolución en el tratamiento del cáncer está llegando bajo el nombre de inmunoterapia. Como su nombre lo indica es un tipo de tratamiento que está relacionado con el sistema inmune. La idea es ayudarlo a combatir de manera más eficaz a las células malignas. 

¿En qué consiste?
La inmunoterapia no ataca directamente al tumor sino que actúa ayudando al sistema inmunológico a no dejarse engañar por las trampas que ha logrado crear el cáncer para desarrollarse en un organismo sin ser detectado. “Estas nuevas terapias empoderan al sistema inmunológico para que sea él mismo el que destruya el tumor”, señala Alfredo Caparrós, director de Temas Médicos de Oncología en Latinoamérica de Merck Sharp & Dohme (MSD) durante su exposición en el Seminario Latinoamericano de Periodismo en Ciencia Salud realizado en Boston, organizado por el Instituto de las Américas y MSD.
Para entender cómo funciona esta nueva terapia es necesario recordar que los antígenos son sustancias que le permiten al sistema inmunológico saber si una sustancia es inofensiva o peligrosa para el organismo. Si la reconoce como propia (inofensiva) no pasa nada, le permite avanzar, pero si la identifica como ajena (peligrosa) genera una respuesta para detenerla. Lo interesante es que los antígenos informan tanto sobre amenazas externas como bacterias, virus que entran al organismo, como de amenazas internas: una célula normal que se transforma en maligna.
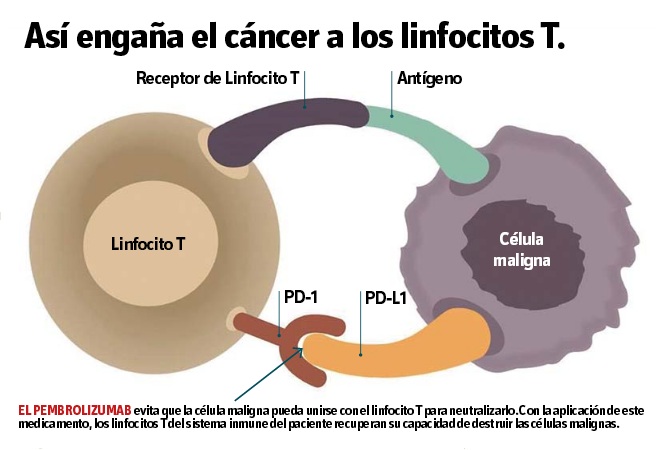
Si todo fuera así de simple, el cáncer sería fácilmente vencido porque al detectar que una célula se ha convertido en maligna el sistema inmune se encargaría de destruirla a través de los linfocitos T, que son los soldados encargados de luchar en batalla contra el cáncer. El problema es que las células malignas han aprendido algunas formas de evitar el ataque de los linfocitos T. A continuación explicaremos una de ellas, la que emplea un medicamento llamado pembrolizumab, que ya está salvando vidas alrededor del mundo en pacientes con melanoma avanzado, cáncer de pulmón metastásico en células no pequeñas y que se empieza a emplear con éxito en otros tipos de cáncer.
El truco
Para evitar el ataque del sistema inmune, las células malignas desarrollan un mecanismo que les permite unir una proteína llamada PDL1 (programmed cell death ligand- 1) a los receptores de PD1 (programmed cell death -1) que se encuentran en la superficie de los linfocitos T del sistema inmune, específicamente en uno de los llamados checkpoints o puntos de control inhibitorios, y neutralizarlos. Así se suprime la posibilidad de que éstos puedan
reaccionar y destruir las células cancerosas.
La solución
Un grupo de científicos decidió tratar de bloquear esta unión entre el PD1 del linfocito T con el “ligando” PDL1 de la célula tumoral a través de un medicamento (pembrolizumab), que le restaure la capacidad del linfocito T de generar su respuesta inmune antitumoral, es decir, de destruir la célula maligna.

Seleccionar pacientes
El PDL1 también permite otro concepto clave que es la biomarcación. Los biomarcadores son sustancias que actúan como indicadores de estados biológicos normales o patológicos. En el área de oncología actualmente están relacionados con el pronóstico de cáncer o con la posibilidad de predecir cómo será la respuesta de un paciente a una nueva terapia. Para este último caso el proceso es el siguiente: Se toma una muestra del tumor y se la envía al patólogo, quien la estudia bajo el microscopio y con técnicas especiales de tinción puede saber si una célula expresa o no PDL1 y si es positivo, qué tan alta es su expresión.

“¿Por qué es importante conocer el nivel de expresión del PDL1? “Porque la eficacia de los nuevos tratamientos anti PD1 está en directa relación con la expresión del PDL1 que se ve en la muestra. En las tablas de porcentajes de pacientes que responden a las terapias se puede ver que aquellos que mostraron una expresión del 50 por ciento o más, tuvieron una tasa de respuesta efectiva de entre el 43 al 45 por ciento. Mientras aquellos que tuvieron una expresión de PDL1 menor de uno por ciento, lograron una tasa de respuesta de alrededor del 10 por ciento. Cuanto mayor es la expresión del PDL1, mayor es la reducción del volumen tumoral o la tasa de respuesta a estas nuevas terapias anti PDL1”, señala el doctor Caparrós.
Vida real
Quizás hasta ahora, el expresidente estadounidense Jimmy Carter es el paciente más célebre que ha sido tratado con inmunoterapia empleando pembrolizumab. Lo recibió –junto con radioterapia y quimioterapia– al ser diagnosticado con melanoma con metástasis en hígado y cerebro. Luego de un periodo de tres meses de tratamiento, Carter informaba al público que al someterse a los exámenes respectivos sus médicos no encontraban presencia de cáncer en su organismo, pero advirtiéndole que debían seguir monitoreándolo periódicamente para detectar cualquier nueva formación.
El Memorial Sloan Kettering, MSK, es uno de los centros para el cáncer más prestigiosos del mundo. La institución comparte la historia de Joanne Sabol, una paciente diagnosticada con cáncer de pulmón en fase IV en el año 2005. Su médico tratante le dijo que ya no valía la pena luchar. Ella buscó una segunda opinión en el MSK, empezó el tratamiento recomendado de radioterapia y quimioterapia. Entró en remisión al poco tiempo. En 2013 el cáncer regresó. Fue diagnosticada con cáncer de seno y un examen de resonancia magnética mostró que el cáncer de pulmón también había vuelto y se había esparcido por el abdomen. Los médicos del MSK consideraron que la cirugía no era una buena opción y le sugirieron probar con pembrolizumab, explicándole que era una nueva forma de tratamiento con inmunoterapia que podría lograr que su propio sistema inmune atacara el tumor. Ella aceptó y en dos años, el tumor se redujo en un 80 por ciento.

Recientemente, se le detectó presencia de cáncer en sus ganglios linfáticos, los cuales han empezado a ser tratados con radiación. Su oncólogo, Matthew Hellmann explica que en algunos casos puede haber algo de resistencia a la inmunoterapia en algunos puntos que pueden ser tratados con radiación o cirugía, mientras la inmunoterapia continúa trabajando en el resto del cuerpo. “Nuestra esperanza y expectativa es que su respuesta continua al pembrolizumab persista. Lo hemos visto en otros pacientes antes y podemos anticipar que ella seguirá estando bien”, concluye.
Tags:




